Kernaussagen
- Neuropathische Schmerzen sind schwer zu behandeln.
- Endocannabinoide haben einen günstigen Einfluss auf neuropathische Schmerzen und Entzündungen mittels Cannabis-, Vanilloid- und PPAR-Rezeptoren, COX-2 und Stickstoffmonoxid-Synthase.
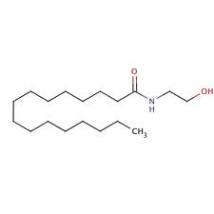
- Palmitoylethanolamin (PEA), eines der Endocannabinoide, ist ein vielversprechendes neues Analgetikum gegen neuropathische Schmerzen, ohne problematische Nebenwirkungen oder Arzneimittelinteraktionen.
- Neben der Linderung neuropathischer Schmerzen hat PEA zudem einen entzündungshemmenden Effekt bei Hautkrankheiten, wie zB. Ekzemen, Juckreiz und Psoriasis.
- PEA ist als PeaPure als Nahrungsergänzungsmittel zu erhältlich.
Neuropathische Schmerzen
Neuropathische Schmerzen sind laut der International Association for the study of Pain Schmerzen, die durch eine Schädigung oder Funktionsstörung des Nervensystems verursacht werden. Viele Patienten leiden darunter, von Diabetes- bis Hernia-Patienten. Neuropathische Schmerzen sind schwer zu behandeln und nur einer von fünf Patienten profitiert von einer Behandlung durch spezialisierte Schmerzteams [1]. In den Niederlanden werden über 90% der Patienten mit neuropathischen Schmerzen nicht richtig behandelt [2]! Auch die Behandlungskosten von Patienten mit diabetischer Polyneuropathie sind bedeutend höher als bei Patienten ohne Polyneuropathie [3,4]. Zur heutigen Standard-Therapie zählt eine Behandlung mit Amitriptylin, Gabapentin oder Pregabalin. Die ‘numbers needed to treat’ (zwischen 2,5 en 4,2) machen deutlich, dass Bedarf nach neuen Mitteln besteht [5]. Zudem verhindern die häufig auftretenden Nebenwirkungen das Erreichen von schmerzstillenden Dosierungen.
Cannabis wird schon seit Tausenden von Jahren eingesetzt, um Schmerzen zu bekämpfen. Aus kleinen, gut aufgebauten Studien geht hervor, dass Cannabis auch neuropathische Schmerzen lindern kann [6-8]. Jedoch schränken seine psychotropen Effekte die Anwendung stark ein [9]. Mit der Entdeckung von Cannabis-Rezeptoren (CB1, CB2 und später GPR55) und den endogenen Cannabinoiden, wie z.B. Anandamid (N-Arachidonoylethanolamin), hat man bessere Erkenntnisse darüber gewonnen, wie durch Modulation von Cannabis-Rezeptoren schmerzstillende und entzündungshemmende Effekte auftreten [10]. Neben den Anandamiden gehören die analogen Palmitoylethanolamide (PEA), Oleoylethanolamide (OEA) und Stearoylethanolamide (SEA) zur Gruppe der N-Acylethanolamine, die interessante Eigenschaften aufweisen [11]. OEA beeinflusst das Sättigungsgefühl und den Schlaf-Wach-Rhythmus; PEA hat eine analgetische und entzündungshemmende Wirkung. PEA, jetzt als Nahrungsergänzungsmittel in den Niederlanden erhältlich, bietet einen Zusatz zur derzeitigen Standard-Therapie bei neuropathischen Schmerzen, wie die dokumentierte Effektivität und Sicherheit zeigt [12-13].
Metabolismus von Endocannabinoiden
Endocannabinoide kommen bei Menschen und Säugetieren in verschiedenen Zelltypen vor [14]. N-Acetyl-Phosphatidylethanolamin (NAPE) ist der Präkursor der Endocannabinoide [15]. Cannabinoide werden vor allem durch Fettsäureamid-Hydrolase (auf Englisch fatty-acid amide hydrolase: FAAH) gespalten [16]. Die Hemmung dieses Enzyms sorgt für eine erhöhte Konzentration von Anandamid, PEA und OEA. Ein anders Spaltenzym ist N-acylethanolamine-hydrolyzing acid amidase (NAAA), das man vor allem in Immunzellen findet. Dieses Enzym spaltet inbesondere PEA [17]. Endocannabinoide werden über biologische Feedbacksysteme je nach Bedarf produziert. Anandamid und PEA entstehen beispielsweise im entzündeten Gewebe (auch bei MS-Läsionen), nach einer Ischämie (z.B. bei Herzinfarkt oder Schlaganfall) und bei degenerativen Erkrankungen (Parkinson und Alzheimer) [18-19]. Aus diesem Grund wurde der Begriff Autacoid Local Inflammation Antagonism (ALIA) eingeführt und die Bezeichnung ‘ALIAmide’ als Sammelbegriff für Entzündungshemmer wie PEA und Anandamid verwendet. Im Gehirn wird PEA von den Nervenzellen als Reaktion auf eine erhöhte Konzentration von exitatorischen Neurotransmittern gebildet [20]. Dadurch werden Schäden und Verluste von Nervenzellen reduziert [21].
PEA und Anandamide sind also entzündungsregulierende Moleküle, die in verschiedenen Zelltypen produziert werden, z.B. in Neuronen, in der Retina, der Gliazelle, und auch in weißen Blutkörperchen, in Makrophagen und basophilen Zellen [22-23]. Endocannabinoide spielen eine regulierende Rolle bei verschiedenen biologischen Prozessen. Es lassen sich mindestens vier verschiedene Wirkungsmechanismen unterscheiden.
Cannabis-Rezeptor
Seit der Entdeckung der Anandamide in den neunziger Jahren wurden verschiedene endogene Cannabinoide beschrieben. CB1-Rezeptoren sind vor allem im Gehirn und CB2-Rezeptoren in Zellen des Immunsystems, z.B. in Lymphozyten, Mastzellen und Makrophagen zu finden [19]. Bei der Aktivierung von Immunzellen wird die Konzentration von CB2-Rezeptoren erhöht [19]. Anandamid und PEA hemmen Schmerzen und Entzündungen je nach Dosierung in verschiedenen Tiermodellen. Dies geschieht über unterschiedliche Mechanismen und wahrscheinlich auch mitels der Cannabis-Rezeptoren [19]. Anandamid hat eine hohe Affinität zu CB1-Rezeptoren, aber nicht zu den CB2-Rezeptoren in den Mastzellen, während PEA gerade die CB2-Rezeptoren in den Mastzellen moduliert [24]. Dem CB2-Rezeptor wird eine wichtige Funktion bei Entzündungen und Schmerzen zugeschrieben. Dies geht unter anderem aus einem Entzündungsmodell hervor, in denen drei Pharmaka miteinander verglichen wurden: der synthetische Cannabinoid-Agonist Nabilone, Indometacin und PEA [25]. Die Verabreichung von diesen drei Wirkstoffen wirkte enzündungshemmend und schmerzlindernd. Durch die Verabreichung eines selektiven CB2-Antagonisten vor Nabilon und PEA wurde dieser Effekt wieder aufgehoben. OEA hat keine Affinität zu den Cannabis-Rezeptoren [26]. Weil CB2 von Leukozyten exprimiert wird, schien die Verbindung zwischen diesem Rezeptor und der Hemmung von Entzündungen zunächst naheliegend. Später wurde diese Annahme korrigiert, weil PEA hauptsächlich über den PPAR-Rezeptor operiert.
Vanilloid-Rezeptor
Anandamid hat eine nanomolare Affinität zu dem Vanilloid-Rezeptor (TRPV1), einem wichtigen Rezeptor für Schmerzempfindung. Es hat sich gezeigt, dass Anandamid, ebenso wie PEA und OEA, die Aktivität von TRPV1 reduziert [27]. PEA und OEA verstärken zudem den Effekt von Anandamid auf TRPV1. [28]. Dieser Verstärkungseffekt ist als “Entourage-Effect” bekannt. Eine andere Erscheinung des Entourage-Effects von PEA ist die Erweiterung der Blutgefäße, die durch die Interaktion zwischen Anandamid und TRPV1 auftritt [30].
Wirkungsmechanismus von PEA mittels PPAR
Zu Beginn der neunziger Jahre wurden die nuklearen Rezeptoren entdeckt, zu denen auch PPAR zählt [31]. PPAR verdankt seinen Namen der Tatsache, dass bestimmte Pharmaka die Bildung (Proliferator) dieser Peroxisomen (Peroxisome) stimulieren (Activated), indem sie sich an diesen Rezeptor binden: PPAR. Peroxisomen sind Zellorganellen, die Wasserstoffperoxide befassen. Diese spalten giftige exogene Pharmaka. PPAR’s haben viele Funktionen, sie werden auch als ‘Stress-Sensoren’ bezeichnet [32].
Eines der Subrezeptoren aus der PPAR-Familie ist PPAR-alpha, der folgende Funktionen erfüllt: Entzündungshemmung, Schmerzlinderung und Neuroprotektion [33]. PEA greift an den PPAR-alpha-Rezeptor an, denn es zeigte in Knock-Out-Tiermodellen mit PPAR-alpha keine entzündungshemmende Wirkung [34]. Andere natürliche PPAR-alpha-Agonisten, wie z.B. OEA und Targets der Pharmaindustrie, wie GW7647 und Wy-14643, haben eine vergleichbare Wirkung. In einem allergischen Hautenzündungsmodell wirkte PEA auch als natürlicher Entzündungshemmer [35]. Die PPAR-Stimulation unterdrückt die Bildung von INF-gamma und IL-17durch T-Helferzellen. Zudem sorgt es dafür, dass weniger Lymphozyten an den Ort der Entzündungsreaktion wandern, was u.a. durch die Hemmung von Entzündungsmolekülen (Chemokine) geschieht [36]. Außerdem zeigte PPAR-alpha durch die Stimulation von PEA einen deutlichen schmerzlindernden Effekt in verschiedenen Schmerzmodellen [37] und einen neuroprotektiven Effekt sowohl in ischämischen als auch in traumatischen Modellen bei Hirnschädigungen [38].
PEA, COX-2 und iNOS
Wenn PEA mit Indometacin verglichen wird, zeigt sich eine Übereinstimmung in der Wirkung auf die Cyclo-Oxygenase (COX)-Aktivität, auf den Neurotransmitter Stickstoffmonoxie (NO) und auf die Produktion von Radikalen. In einem Entzündungsmodell wurde gezeigt, dass PEA per os die Entzündung und das Ödem je nach Dosierung messbar hemmt, ebenso wie Indometacin. Ein CB-2-Rezeptor-Antagonist hat keinen Einfluss auf diesen Effekt. Durch die Entzündung wird die COX-Aktivität erhöht, genau wie die Konzentration von einigen Stickstoffradikalen. PEA und Indometacin wirken diesen Konzentrationserhöhungen entgegen [39]. Zudem konnte gezeigt werden, dass PEA die Expression von COX-2 und Stickstoffmonoxide Synthase (iNOS) im Ischiasnerv normalisieren [40]. Die NSAID’s haben zusammen mit Anandamid einen zusätzlichen schmerzstillenden Effekt und führen zu einer Erhöhung der lokalen PEA-Konzentration im Gewebe [41].
PEA und die Mastzelle
In den neunziger Jahren wurde schnell deutlich, dass PEA die Degranulation der Mastzelle hemmt [42]. Aus einem biologischen Modell für antigen-induzierte Degranulation ging hervor, dass PEA einen signifikanten stabilisierenden Effekt auf die Degranulation hat [43]. Mastzellen kommen überall vor, auch im zentralen Nervensystem. Sie können während eines Hirninfarkts oder einer Blutung diverse neurotoxische Faktoren absondern, wie z.B. TNF-alpha. Die Gliazellen (Neuronen umringende Zellen) werden dadurch zur Produktion neurotoxischer Konzentrationen von NO angeregt. PEA und Anandamid reduzieren diese Aktivität der Mastzellen mittels ALIA.
Präklinische Studien
Ab den sechziger Jahren wurde PEA in Entzündungstiermodellen untersucht [44], später auch in einigen anderen Modellen, wie z.B. in einem MS-Modell und einem Modell zur traumatischen Querschnittslähmung [45-46]. Aus den Tiermodellen geht hervor, dass PEA die Entzündungskomponente deutlich vermindert und die motorischen Funktionen verbessert. Anhand von Schmerzmodellen wurde außerdem deutlich, dass die schmerzstillende Wirkung bei Zugabe von Anandamid und PEA 100 Mal stärker wirkt. Gaschromatographische und massenspektrometrische Untersuchungen konnten belegen, dass die lokal produzierte Konzentration beider Moleküle ausreicht, um die Cannabis-Rezeptoren lokal zu stimulieren [47]. Auch OEA und SEA arbeiten analgetisch [48-49]. OEA reduziert genau wie SEA zudem das Hungergefühl [15,50]. Des Weiteren verkürzt OEA die Länge der Schlafphasen, vor allem des REM-Schlafes [51].
Klinische Studien
Von allen Endocannabinoiden wurde nur PEA am Menschen untersucht. Das synthetische Molekül Adelmidrol, (zwei verbundene PEA-Moleküle), wurde auch im klinischen Bereich überprüft [52].
In den siebziger Jahren wurde PEA unter dem Namen Impulsin in der ehemaligen Tschechoslowakei hinsichtlich seiner Verstärkung der unspezifischen Abwehr untersucht [53]. Hieraus ergaben sich eine Anzahl klinischer Studien bei Kindern und Erwachsenen mit der Fragestellung, ob PEA Grippesymptomen vorbeugen könne. Aus zwei Doppelblindstudien mit 1345 gesunden Probandenging hervor, dass nach 3 mal täglicher Einnahme von 600 mg PEA über 12 Tage hinweg 40% weniger Grippebeschwerden (Fieber, Kopf- und Halsschmerzen) auftraten als bei der Placebo-Gruppe [54-55]. Eine ähnliche Studie mit 457 Kindern zeigte ebenfalls einen positiven Trend zugunsten von PEA [56].PEA aktivierte die neutrophilen Granulozyten und erhöhte die IgG-Antikörper [57]. Zudem verschob PEA das Verhältnis von B- und T-Lymphozyten zugunsten der B-Lymphozyten [58]. Aufgrund einiger Veränderungen im Verarbeitungsprozess wurde die Produktion von Rohöl in der Fabrik in Bratislava gestoppt. Vorher war PEA Nebenprodukt des Rohöls.
Neuropathische Schmerzen bei Hernia und diabetische Schmerzen
In einer großen Doppelblindstudie wurden 636 Patienten mit starken Herniaschmerzen in drei Gruppen eingeteilt und erhielten über 21 Tage folgende Dosierungen: 300 mg PEA, 600 mg PEA und Placebo [59]. Die Studie wurde in insgesamt 9 Krankenhäusern und Universitätskliniken durchgeführt. Nach drei Wochen hatte die Gruppe mit 600 mg PEA signifikant weniger Schmerzen als die beiden anderen Gruppen. Die Gruppe mit 300 mg PEA hatte signifikant weniger Schmerzen als die Placebo-Gruppe. Zudem hatte sich die Lebensqualität bei den beiden PEA-Gruppen signifikant verbessert. Auch zwischen diesen beiden Gruppen gab es einen signifikanten Unterschied in der Lebensqualität zugunsten der Patienten, die mit 600mg PEA behandelt wurden.
Eine zweite Studie, die in Spanien durchgeführt wurde, untersuchte die Effekte von PEA bei Hernia mit ausstrahlenden neuropathischen Schmerzen und zeigte ebenfalls positive Ergebnisse [60]. In dieser Studie wurden 85 Patienten mit Rückenschmerzen und Ausstrahlung bis ins Bein randomisiert in eine PEA-Gruppe (600 mg pro Tag) und eine Gruppe, die über einen Monat lang eine Standardbehandlung erhielt. Nach einem Monat zeigte sich, dass die Patienten mit PEA signifikant weniger Schmerzen hatten als die Patienten mit der Standardbehandlung. Auch hier war die Lebensqualität signifikant höher als in der Kontrollgruppe.
In einer dritten Studie mit 27 Patienten mit schmerzhafter diabetischer Neuropathie zeigte sich durch PEA sowohl eine Schmerzlinderung, als auch eine signifikante Verbesserung der neurophysiologischen Parameter, wie z.B. eine höhere Nervenleitgeschwindigkeit [61].
Karpaltunnelsyndrom
50 diabetische Patienten mit Schmerzen durch das Karpaltunnelsyndrom wurden in zwei Gruppen randomisiert: Behandlung mit zwei mal täglich 600 mg PEA und eine Kontrollgruppe. Die Schmerzen wurden anhand der visuellen Analogskala (VAS, eine 100 mm Skala) und die Funktionen anhand des “Boston Carpal Tunnel Questionnaire” gemessen. Zudem wurden die Nervenleitgeschwindigkeit und die Amplitude des Nervenpotenzials erfasst. Nach zwei Monaten hatten sich die Funktionen und die Schmerzen signifikant verbessert (von 4,8 zu 1,3). Zudem zeigte sich eine signifikante Verbesserung der Nervenleitung [62].
Postherpetische Schmerzen
In einer offenen Studie wendeten 8 Patienten mit postherpetischen Schmerzen im Gesicht eine 0,3% PEA-Creme an [63]. Die Patienten strichen die Creme 2 Mal täglich über 2 bis 4 Wochen auf schmerzhafte Stellen. Fünf der 8 Patienten erfuhren eine Schmerzlinderung um 87,8%. Alle Patienten (n=4), bei denen die Schmerzen weniger als einen Monat anhielten, zeigten eine deutliche Schmerzlinderung.
Kieferschmerzen, Endometriose und Beckenschmerzen
In einer verblindeten und randomisierten Studie wurden 25 Patienten mit Kiefergelenkschmerzen durch Arthritis oder Synovitisin in zwei Gruppen aufgeteilt: PEA-Gruppe (erste Woche 900 mg täglich und zweite Woche 600 mg täglich) und Ibuprofen-Gruppe (3 Mal am Tag 600mg) über zwei Wochen [64]. Nach zwei Wochen wies die PEA-Gruppe signifikant mehr Schmerzlinderung als die Ibuprofen-Gruppe auf. Zudem hatte sich die Funktion des Kiefergelenks verbessert.
Aus einigen Fallbeispielen geht hervor, dass PEA auch zu einer Schmerzlinderung bei Endometriose führt, vor allem bei Schmerzen währens des Geschlechtsverkehrs [65]. Vier Patientinnen mit Schmerzen durch Endometriose profitieren von der Behandlung mit PEA. Patientinnen mit einem Schmerzscore von mehr als 5 (Score von 0 bis 10, wobei 10 den stärksten denkbaren Schmerz darstellt) erhielten über 90 Tage 2 mal täglich ein Kombinationspräparat aus 400 mg PEA und 40 mg Polydatin. Verschiedene Arten von Schmerzen wurden evaluiert: Beckenschmerzen, Schmerzen beim Geschlechtsverkehr, Stuhlgang, Wasserlassen und während der Menstruation. Nach einem Monat trat bereits eine Schmerzlinderung auf. Da die Patientinnen Beckenschmerzen und Schmerzen beim Geschlechtsverkehr als stärkste Schmerzen bewerteten, war hier der Effekt am größten (von Skalenwert 8 zu 2). Zudem mussten die Patientinnen weniger Schmerztabletten nehmen. Auf dem Echo konnten die Untersucher sehen, dass sich die Endometrioseherde bei 3 der 4 Patientinnen verkleinert hatten.
Die Erklärung für diese Wirkung wird in den Effekten von PEA auf die Mastzellen vermutet. In den Endometrioseherden kommt eine höhere Konzentration an Mastzellen vor, die eine Entzündungsreaktion verursachen und Nerven empfindlicher machen können [66-67]. Auf diese Weise können neuropathische Schmerzen entstehen [68]. PEA hat einen unterdrückenden Effekt auf die aktivierten Mastzellen [24].
In einem Fallbeispiel zeigte sich, dass ein 40-jähriger Mann mit schwer zu behandelnden chronischen neuropathischen Schmerzen positiv auf die Behandlung mit PEA reagierte [69].
Andere Krankheiten: Hauterkrankungen
In einer großen Studie zum Effekt von 0.3% PEA-Creme bei atopischem Ekzem wurden 2456 Patienten untersucht [70]. Nach 6 Tagen, an denen zwei mal täglich PEA auf das Ekzem aufgetragen wurde, zeigte sich bereits ein deutlicher Effekt: Der Juckreiz, die Rötung und die Trockenheit hatten deutlich abgenommen. Diese Verbesserungen setzten sich bis zum Ende der Studie fort (nach 4 bis 6 Wochen). Der Gebrauch von Corticosteroid konnte um 56% vermindert werden.
In einer Beobachtungsstudie wurden 20 Kinder mit atopischer Dermatitis über 4 Wochen hinweg zwei mal täglich mit 2% Adelmidrolcreme (einer synthetischen PEA-Variante) behandelt [52]. Nach 4 Wochen waren bei 80% der Kinder die betroffenen Stellen komplett verschwunden. Sechs Läsionen bei Kindern mit mehreren Stellen dienten als Kontrollen. Diese Stellen verschwanden nicht.
In einer Beobachtungsstudie bei 22 Patienten mit chronischem Juckreiz, der mit 0.3% PEA behandelt wurde, zeigten 14 Patienten positive Effekte und 8 Patienten eine komplette Genesung des Juckreizes [71].
Auch bei Psoriasis wurden positive Effekte durch den Gebrauch einer PEA-Creme in einer Fallserie mit 3 Patienten gefunden [72]. Die heilende Wirkung könnte durch die Ergänzung von endogenen PEA-Reserven in der Haut erklärt werden, wodurch der entzündungshemmende Effekt von PEA die Oberhand gewinnt [73]. Außerdem zeigte sich, dass PEA auch Hautrötungen durch UV-Strahlung entgegen wirkt [74].
Standortbestimmung PEA
PEA bedeutet ein Durchbruch auf dem Gebiet der chronischen Schmerzbehandlung. Das Mittel gehört zu der Klasse der Analgetika mit einem Wirkungsmechanismus über einen Kernrezeptor und hat als körpereigenes Molekül kaum Nebenwirkungen. Interaktionen mit anderen Arzneimitteln und klinisch relevante Nebenwirkungen wurden bisher nicht gemeldet und auch ältere Menschen scheinen das Mittel gut zu vertragen. Da die Spaltung von PEA durch die Enzyme FAAH und NAAA verläuft, also außerhalb von Leber und Nieren, scheinen Anpassungen der Dosierungen bei Leber- und Nierenleiden nicht notwendig zu sein. Klinische Studien auf diesem Gebiet fehlen jedoch noch.
PEA wurde sehr detailliert in mehr als 100 präklinischen und 15 klinischen Studien untersucht. Durch das Fehlen von problematischen Nebenwirkungen und Arzneimittelinteraktionen und die gute Verträglichkeit bei älteren Patienten, plädieren die Autoren dafür, neuropathische Schmerzen mit PEA zu behandeln. Auch die Kombination mit klassischen neuropathischen Schmerzstillern ist möglich und im Hinblick auf die zunehmenden Erkenntnisse zu multimodaler Schmerztherapie empfehlenswert.
PEA als Nahrungsergänzungsmittel
Dieser körpereigene Stoff ist in den Niederlanden als Nahrungsergänzungsmittel unter dem Namen PeaPure erhältlich. Es hat sich erwiesen, dass 3 Mal täglich 1 Kapsel à 400 mg eine gute Anfangsdosierung während der ersten 2 Monate ist.
Anwender van PeaPure spüren im Allgemeinen eine Verbesserung in den ersten Wochen der Einnahme.
Erst nach zwei Monaten lässt sich die Wirkung von PeaPure wirklich beurteilen. Erst dann zeigt sich, ob eine längerfristige Einnahme sinnvoll ist.
Wird nach 2 Monaten der gewünschte Effekt erreicht, dann kann die Dosierung wahrscheinlich auf 2 Mal täglich 1 Kapsel à 400 mg gesenkt werden.
Nach 4 Monaten können Sie sich entscheiden, um
– die Einnahme von 2 Mal täglich 1 Kapsel fortzusetzen
– die Einnahme auf 1 Mal täglich 1 Kapsel zu senken
– die Einnahme zu beenden.
Lässt das Ergebnis nach Senken der Dosis nach, dann wird empfohlen, die Dosierung wieder auf 2 oder 3 Mal täglich 1 Kapsel zu erhöhen.
Anwender können in Absprache mit ihrem Facharzt/Arzt/Heilpraktiker festlegen ob 2 Mal täglich 1 Kapsel von 400 mg als Instandhaltungsdosis ausreichend ist oder ob doch eine höhere Dosis PeaPure empfohlen ist.
Die Kapseln lassen sich leicht öffnen. Bei Schluckschwierigkeiten kann das fein gemahlene Palmitoylethanolamid aus der Kapsel auch über die Mahlzeit gestreut oder eingenommen werden, beispielsweise mit Milch oder Joghurt.
Schlussbemerkung
In den letzten Jahren sind verschiedene klinische Studien erschienen, aus denen hrvorgeht, dass PEA als eines der Endocannabinoide ein vielversprechendes Analgetikum gegen neuropathische Schmerzen und Hernia-Schmerzen ist. Außerdem hat PEA einen entzündungshemmenden Effekt, der auch für andere Erkrankungen relevant ist, wie z.B. Ekzeme und Psoriasis. Hoffnungsvolle Ergebnisse liegen anhand von Tiermodellen für MS und Modellen zur Querschnittslähmung vor.
PEA hat nahezu keine Nebenwirkungen und lässt sich daher auch bei geriatrischen Patienten mit multimodaler Therapie und Komorbidität, sowie bei Patienten, die unter den Nebenwirkungen von neuropathischen Standard-Schmerztherapien leiden, einsetzen. Andere Endocannabinoide wurden in klinischen Studien noch nicht untersucht. Aus Tierstudien geht jedoch hervor, dass OEA in der Behandlung von Obesitas effektiv ist. Es ist gut möglich, dass PEA auch einen positiven Effekt bei anderen Erkrankungen mit Enzündungskomponenten hat, wie z.B. Osteoarthritis, Colitis Ulcerosa und Morbus Crohn. Diesbezüglich besteht weiterer Forschungsbedarf.
Literaturangaben
1 Schulte E, Hermann K, Berghöfer A, et al.Referral practices in patients suffering from non-malignant chronic pain.Eur J Pain.2010;14:308.e1-308.e10.
2 Dieleman JP, Kerklaan J, Huygen FJ, et al.Incidence rates and treatment of neuropathic pain conditions in the general population.Pain.2008;137:681-8.
3 Hartsfield CL, Korner EJ, Ellis JL, et al.Painful diabetic peripheral neuropathy in a managed care setting: patient identification, prevalence estimates, and pharmacy utilization patterns.Popul Health Manag.2008;11:317-28.
4 Ritzwoller DP, Ellis JL, Korner EJ, et al.Comorbidities, healthcare service utilization and costs for patients identified with painful DPN in a managed-care setting.Curr Med Res Opin.2009;25:1319-28.
5 Bhavanandan VP, Kemper JG, Bystryn JC.Purification and partial characterization of a murine melanoma-associated antigen.J Biol Chem.1980;255:5145-53.
6 Abrams DI, Jay CA, Shade SB, et al.Cannabis in painful HIV-associated sensory neuropathy: a randomized placebo-controlled trial.Neurology.2007;68:515-21.
7 Ellis RJ, Toperoff W, Vaida F, et al.Smoked medicinal cannabis for neuropathic pain in HIV: a randomized, crossover clinical trial.Neuropsychopharmacology.2009;34:672-80.
8 Rahn EJ, Hohmann AG.Cannabinoids as pharmacotherapies for neuropathic pain: from the bench to the bedside.Neurotherapeutics.2009;6:713-37.
9 Toth C, Au S.A prospective identification of neuropathic pain in specific chronic polyneuropathy syndromes and response to pharmacological therapy.Pain.2008;138:657-66.
10 Grant I, Cahn BR.Cannabis and endocannabinoid modulators: Therapeutic promises and challenges.Clin Neurosci Res.2005;5:185-199.
11 O’Sullivan SE.Cannabinoids go nuclear: evidence for activation of peroxisome proliferator-activated receptors.Br J Pharmacol.2007;152:576-82.
12 Scholz J, Woolf CJ.The neuropathic pain triad: neurons, immune cells and glia.Nat Neurosci.2007;10:1361-8.
13 Milligan ED, Watkins LR.Pathological and protective roles of glia in chronic pain.Nat Rev Neurosci.2009;10:23-36.
14 Lambert DM, Vandevoorde S, Jonsson KO, et al.The palmitoylethanolamide family: a new class of anti-inflammatory agents?Curr Med Chem.2002;9:663-74.
15 Hansen HS, Diep TA.N-acylethanolamines, anandamide and food intake.Biochem Pharmacol.2009;78:553-60.
16 Muccioli GG.Endocannabinoid biosynthesis and inactivation, from simple to complex.Drug Discov Today.2010;15:474-83.
17 Ahn K, McKinney MK, Cravatt BF.Enzymatic pathways that regulate endocannabinoid signaling in the nervous system.Chem Rev.2008;108:1687-707.
18 Fowler CJ, Rojo ML, Rodriguez-Gaztelumendi A. Modulation of the endocannabinoid system: neuroprotection or neurotoxicity? Exp Neurol. 2010;224:37-47.
19 Jaggar SI, Hasnie FS, Sellaturay S, et al. The anti-hyperalgesic actions of the cannabinoid anandamide and the putative CB2 receptor agonist palmitoylethanolamide in visceral and somatic inflammatory pain.Pain.1998;76:189-99.
20 Skaper SD, Buriani A, Dal Toso R, et al. The ALIAmide palmitoylethanolamide and cannabinoids, but not anandamide, are protective in a delayed postglutamate paradigm of excitotoxic death in cerebellar granule neurons.Proc Natl Acad Sci U S A.1996;93:3984-9.
21 Skaper SD, Facci L, Romanello S, et al.Mast cell activation causes delayed neurodegeneration in mixed hippocampal cultures via the nitric oxide pathway.J Neurochem.1996:1157-66.
22 Bisogno T, Maurelli S, Melck D, et al.Biosynthesis, uptake, and degradation of anandamide and palmitoylethanolamide in leukocytes.J Biol Chem.1997;272:3315-23.
23 Matsuda S, Kanemitsu N, Nakamura A, et al.Metabolism of anandamide, an endogenous cannabinoid receptor ligand, in porcine ocular tissues.Exp Eye Res.1997;64:707-11.
24 Facci L, Dal Toso R, Romanello S, et al.Mast cells express a peripheral cannabinoid receptor with differential sensitivity to anandamide and palmitoylethanolamide.Proc Natl Acad Sci U S A.1995;92:3376-80.
25 Conti S, Costa B, Colleoni M, et al.Antiinflammatory action of endocannabinoid palmitoylethanolamide and the synthetic cannabinoid nabilone in a model of acute inflammation in the rat.Br J Pharmacol.2002;135:181-7.
26 Galan-Rodriguez B, Suarez J, Gonzalez-Aparicio R, et al. Oleoylethanolamide exerts partial and dose-dependent neuroprotection of substantia nigra dopamine neurons. Neuropharmacology. 2009;56:653-64.
27 Soneji ND, Paule CC, Mlynarczyk M, et al.Effects of cannabinoids on capsaicin receptor activity following exposure of primary sensory neurons to inflammatory mediators.Life Sci.2010;87:162-8.
28 Smart D, Jonsson KO, Vandevoorde S, et al.‘Entourage’ effects of N-acyl ethanolamines at human vanilloid receptors. Comparison of effects upon anandamide-induced vanilloid receptor activation and upon anandamide metabolism.Br J Pharmacol.2002;136:452-8.
30 Ho WS, Barrett DA, Randall MD.‘Entourage’ effects of N-palmitoylethanolamide and N-oleoylethanolamide on vasorelaxation to anandamide occur through TRPV1 receptors.Br J Pharmacol.2008;155:837-46.
31 Dreyer C, Krey G, Keller H, et al.Control of the peroxisomal beta-oxidation pathway by a novel family of nuclear hormone receptors.Cell.1992;68:879-87.
32 Yessoufou A, Wahli W.Multifaceted roles of peroxisome proliferator-activated receptors (PPARs) at the cellular and whole organism levels.Swiss Med Wkly.2010;140:13071.
33 Kostadinova R, Wahli W, Michalik L.PPARs in diseases: control mechanisms of inflammation.Curr Med Chem.2005;12:2995-3009.
34 Lo Verme J, Fu J, Astarita G, et al.The nuclear receptor peroxisome proliferator-activated receptor-alpha mediates the anti-inflammatory actions of palmitoylethanolamide.Mol Pharmacol.2005;67:15-9.
35 Petrosino S, Cristino L, Karsak M, et al.Protective role of palmitoylethanolamide in contact allergic dermatitis.Allergy.2010;65:698-711.
36 Straus DS, Glass CK.Anti-inflammatory actions of PPAR ligands: new insights on cellular and molecular mechanisms.Trends Immunol.2007;28:551-8.
37 LoVerme J, Russo R, La Rana G, et al.Rapid broad-spectrum analgesia through activation of peroxisome proliferator-activated receptor-alpha.J Pharmacol Exp Ther.2006;319:1051-61.
38 Koch M, Kreutz S, Böttger C, et al.Palmitoylethanolamide Protects Dentate Gyrus Granule Cells via Peroxisome Proliferator-Activated Receptor-Alpha.Neurotox Res.2010.
39 Costa B, Conti S, Giagnoni G, et al.Therapeutic effect of the endogenous fatty acid amide, palmitoylethanolamide, in rat acute inflammation: inhibition of nitric oxide and cyclo-oxygenase systems.Br J Pharmacol.2002;137:413-20.
40 D’Agostino G, La Rana G, Russo R, et al.Central administration of palmitoylethanolamide reduces hyperalgesia in mice via inhibition of NF-kappaB nuclear signalling in dorsal root ganglia.Eur J Pharmacol.2009;613:54-9.
41 Guindon J, LoVerme J, De Léan A, et al.Synergistic antinociceptive effects of anandamide, an endocannabinoid, and nonsteroidal anti-inflammatory drugs in peripheral tissue: a role for endogenous fatty-acid ethanolamides?Eur J Pharmacol.2006;550:68-77.
42 De Filippis D, D’Amico A, Iuvone T.Cannabinomimetic control of mast cell mediator release: new perspective in chronic inflammation.J Neuroendocrinol.2008;20 Suppl 1:20-5.
43 Granberg M, Fowler CJ, Jacobsson SO.Effects of the cannabimimetic fatty acid derivatives 2-arachidonoylglycerol, anandamide, palmitoylethanolamide and methanandamide upon IgE-dependent antigen-induced beta-hexosaminidase, serotonin and TNF alpha release from rat RBL-2H3 basophilic leukaemic cells.Naunyn Schmiedebergs Arch Pharmacol.2001;364:66-73.
44 Benvenuti F, Lattanzi F, De Gori A, et al.Activity of some derivatives of palmitoylethanolamide on carragenine-induced edema in the rat paw].Boll Soc Ital Biol Sper.1968;44:809-13.
45 Loría F, Petrosino S, Mestre L, et al.Study of the regulation of the endocannabinoid system in a virus model of multiple sclerosis reveals a therapeutic effect of palmitoylethanolamide.Eur J Neurosci.2008;28:633-41.
46 Genovese T, Esposito E, Mazzon E, et al.Effects of palmitoylethanolamide on signaling pathways implicated in the development of spinal cord injury.J Pharmacol Exp Ther.2008;326:12-23.
47 Calignano A, La Rana G, Giuffrida A, et al.Control of pain initiation by endogenous cannabinoids.Nature.1998;394:277-81.
48 Suardíaz M, Estivill-Torrús G, Goicoechea C, et al.Analgesic properties of oleoylethanolamide (OEA) in visceral and inflammatory pain.Pain.2007;133:99-110.
49 Maccarrone M, Cartoni A, Parolaro D, et al.Cannabimimetic activity, binding, and degradation of stearoylethanolamide within the mouse central nervous system.Mol Cell Neurosci.2002;21:126-40.
50 Terrazzino S, Berto F, Dalle Carbonare M, et al.Stearoylethanolamide exerts anorexic effects in mice via down-regulation of liver stearoyl-coenzyme A desaturase-1 mRNA expression.FASEB J.2004;18:1580-2.
51 Soria-Gómez E, Guzmán K, Pech-Rueda O, et al.Oleoylethanolamide affects food intake and sleep-waking cycle through a hypothalamic modulation.Pharmacol Res.2010;61:379-84.
52 Pulvirenti N, Nasca MR, Micali G.Topical adelmidrol 2% emulsion, a novel aliamide, in the treatment of mild atopic dermatitis in pediatric subjects: a pilot study.Acta Dermatovenerol Croat.2007;15:80-3.
53 Rasková H, Masek K, Linèt O.Non-specific resistance induced by palmitoylethanolamide.Toxicon.1972;10:485-90.
54 Masek K, Perlík F, Klíma J, et al.Prophylactic efficacy of N-2-hydroxyethyl palmitamide (impulsin) in acute respiratory tract infections.Eur J Clin Pharmacol.1974;7:415-9.
55 Kahlich R, Klíma J, Cihla F, et al.Studies on prophylactic efficacy of N-2-hydroxyethyl palmitamide (Impulsin) in acute respiratory infections. Serologically controlled field trials.J Hyg Epidemiol Microbiol Immunol.1979;23:11-24.
56 Plesník V, Havrlantová M, Jancová J, et al.Impulsin in the prevention of acute respiratory diseases in school children].Cesk Pediatr.1977;32:365-9.
57 Wiedermannová D, Wiedermann D, Lokaj J.Prophylactic administration of impulsin to clinically healthy children.- effect on the serum proteins and metabolic activity of granulocytes.Cas Lek Cesk.1978;117:1030-4.
58 Wiedermannová D, Lokaj J, Wiedermann D.Prophylactic administration of impulsin to clinically healthy children. The effect on T and B lymphocytes in peripheral blood.Cas Lek Cesk.1979;118:1249-51.
59 G. Guida, A. de Fabiani, F. Lanaia, et al.La palmitoiletanolamida (Normast) en el dolor neuropatico cronico por lumbociatalgia de tipo compresivo: estudio clinico multicentrico.Dolor2010, 25:35-42.
60 Dominguez CM, Martin AAD, Ferrer FG, et al. P130: Palmitoilethanolamida (PEA) en lumbociatica en asociacion al tratamiento habitualVIII Congreso de la Sociedad Espanola del Dolor2010
61 Biasiotta A, La Cesa S, Leone C, et al.Efficacy of palmitoylethanolamide in patients with painful neuropathy. A clincial and neurophysiological open study. Preliminary results.European Journal of Pain Supplements2010;4:77.
62 Assini A, Laricchia D, Pizzo R, et al.P1577: The carpal tunnel syndrome in diabetes: clinical and electrophysiological improvement after treatment with palmitoylethanolamideEur J Neurol2010;17(S3):295.
63 Phan NQ, Siepmann D, Gralow I, et al. Adjuvant topical therapy with a cannabinoid receptor agonist in facial postherpetic neuralgia.J Dtsch Dermatol Ges.2010;8:88-91.
64 Bortolotti F, Russo M, Bartolucci ML, et al.Palmitoylethanolamide vs NSAID in the treatment of TMJD PainJournal of Dental Research2010;89 (Special Issue B).
65 Indraccolo U, Barbieri F.Effect of palmitoylethanolamide-polydatin combination on chronic pelvic pain associated with endometriosis: preliminary observations.Eur J Obstet Gynecol Reprod Biol.2010;150:76-9.
66 Sugamata M, Ihara T, Uchiide I.Increase of activated mast cells in human endometriosis.Am J Reprod Immunol.2005;53:120-5.
67 Konno R, Yamada-Okabe H, Fujiwara H, et al.Role of immunoreactions and mast cells in pathogenesis of human endometriosis–morphologic study and gene expression analysis.Hum Cell.2003;16:141-9.
68 Anaf V, Chapron C, El Nakadi I, et al.Pain, mast cells, and nerves in peritoneal, ovarian, and deep infiltrating endometriosis.Fertil Steril.2006;86:1336-43.
69 Calabrò RS, Gervasi G, Marino S, et al.Misdiagnosed chronic pelvic pain: pudendal neuralgia responding to a novel use of palmitoylethanolamide.Pain Med.2010;11:781-4.
70 Eberlein B, Eicke C, Reinhardt HW, et al.Adjuvant treatment of atopic eczema: assessment of an emollient containing N-palmitoylethanolamine (ATOPA study).J Eur Acad Dermatol Venereol.2008;22:73-82.
71 Ständer S, Reinhardt HW, Luger TA.Topical cannabinoid agonists. An effective new possibility for treating chronic pruritus].Hautarzt.2006;57:801-7.
72 Marcus B. Goodman MB, Elias MD, et al.Case series: N-palmitoylethanolamide cream (PEA or Mimyx) used as an adjuct to prevent inverse psoriasis flare frequency.Journal of the American Osteopathic College of Dermatology2010;1:49-50.
73 Matias I, Pochard P, Orlando P, et al.Presence and regulation of the endocannabinoid system in human dendritic cells.Eur J Biochem.2002;269:3771-8.
74 Kemeny L, Koreck A, Kis K, et al.Endogenous phospholipid metabolite containing topical product inhibits ultraviolet light-induced inflammation and DNA damage in human skin.Skin Pharmacol Physiol.2007;20:155-61.